A hagyományos laterális L-megközelítés a klasszikus megközelítés a sarokcsonttörések sebészeti kezelésében. Bár a feltárás alapos, a bemetszés hosszú, és a lágyszövet jobban lecsupaszodik, ami könnyen szövődményekhez, például késleltetett lágyszövet-egyesüléshez, nekrózishoz és fertőzéshez vezethet. A jelenlegi társadalom minimálisan invazív esztétika iránti törekvésével párosulva a sarokcsonttörések minimálisan invazív sebészeti kezelése nagy elismerésnek örvend. Ez a cikk 8 tippet gyűjtött össze.
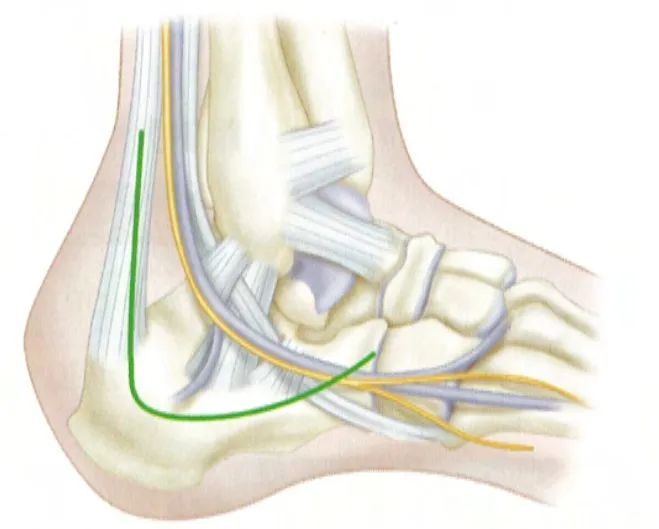
Széles laterális megközelítés esetén a bemetszés függőleges része kissé proximálisan a szárkapocscsont csúcsától és az Achilles-íntól elülső oldalon kezdődik. A bemetszés szintje közvetlenül a zúzódásos bőrtől disztálisan történik, amelyet a laterális sarokcsont artéria táplál, és az ötödik lábközépcsont tövénél illeszkedik. A két rész a saroknál kapcsolódik, enyhén ívelt derékszöget alkotva. Forrás: Campbell Ortopédiai Sebészet.
Perkután szúráscsökkentés
Az 1920-as években Böhler kifejlesztette a kalkáncsont trakció alatti repozíciójának minimálisan invazív kezelési módszerét, és ezt követően hosszú ideig a perkután szúrórepozíció trakció alatt vált a kalkáncsonttörések kezelésének mainstream módszerévé.
Alkalmas olyan törésekhez, amelyeknél az intraartikuláris töredékek kisebb elmozdulással fordulnak elő a szubtaláris ízületben, mint például a Sanders II-es típusú és egyes Sanders III-as típusú nyelvi törések.
Súlyos szubtaláris ízületi felszíni összeomlással járó Sanders III-as és Sanders IV-es típusú apródott törések esetén a szúrórepozíció nehéz, és a sarokcsont hátsó ízületi felszínének anatómiai repozíciója is nehézkes.
A sarokcsont szélességének helyreállítása nehéz, és a deformitás nem korrigálható jól. Gyakran változó mértékben elhagyja a sarokcsont oldalsó falát, aminek következtében az alsó laterális malleolus ütközik a sarokcsont oldalsó falával, a peroneus longus ín elmozdul vagy összenyomódik, és a peroneus ín becsípődik. Szindróma, sarokcsont becsípődési fájdalma és peroneus longus íngyulladás.
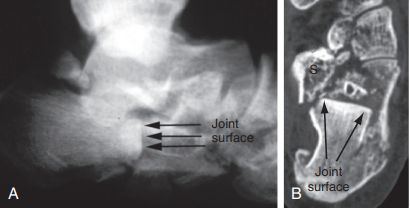
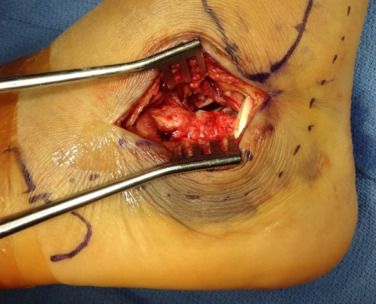
Westhues/Essex-lopresti technika. A. Az oldalsó fluoroszkópia megerősítette az összeesett, nyelv alakú töredéket; B. A vízszintes síkú CT-vizsgálat IIC típusú Sandess-törést mutatott. A sarokcsont elülső része mindkét képen egyértelműen széttöredezett. S. Hirtelen hordozótávolság.
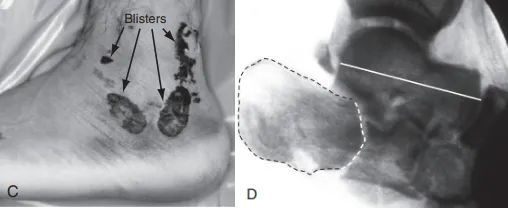
C. Az oldalsó bemetszést nem lehetett elvégezni a súlyos lágyrészduzzanat és hólyagosodás miatt; D. Az oldalsó átvilágítás ízületi felszínt (szaggatott vonal) és talár-összeomlást (folytonos vonal) mutatott.
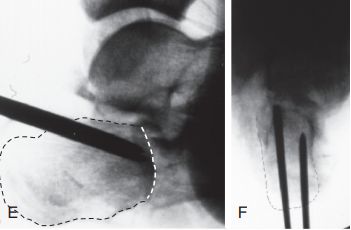
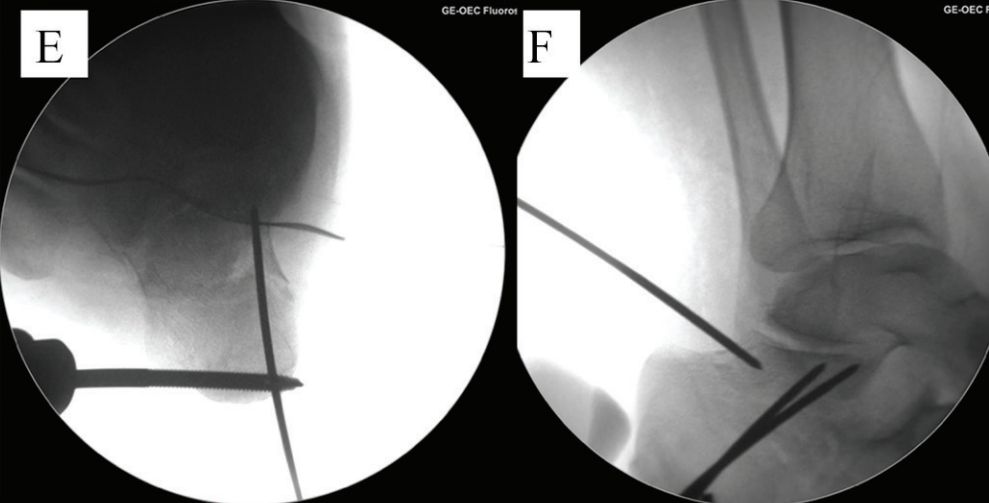
E és F. Két üreges szegvezető huzalt helyeztek el párhuzamosan a nyelv alakú töredék alsó részével, a szaggatott vonal pedig az illesztési vonalat jelöli.
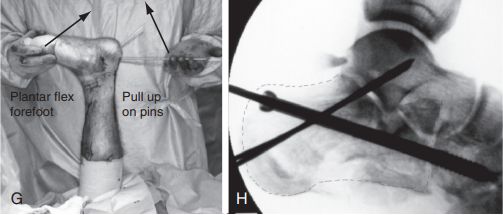
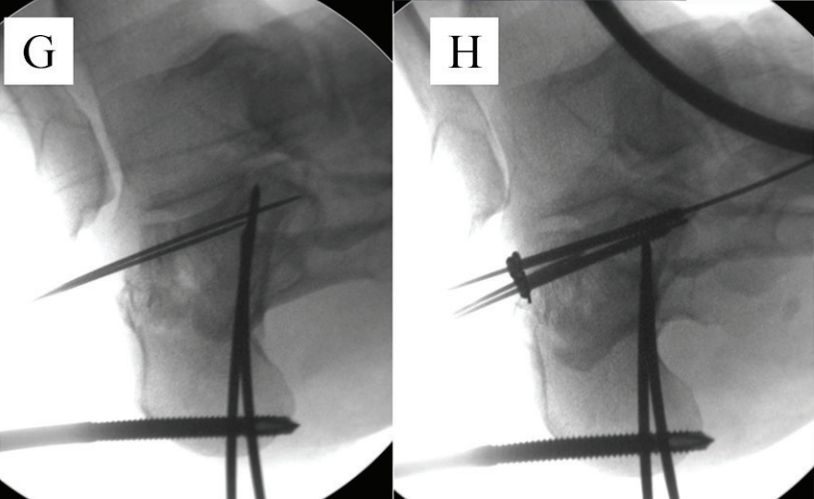
G. Hajlítsa be a térdízületet, feszítse fel a vezetőcsapot, és egyidejűleg hajlítsa be a lábközépcsontot a törés csökkentése érdekében: H. Egy 6,5 mm-es kanülált csavart rögzítettek a köbcsonthoz, és két 2,0 mm-es Kirschner-drótot szubsztráttal csuklottak be, hogy fenntartsák a calcaneus anterior forradás okozta repozíciót. Forrás: Mann Foot and Ankle Surgery.
Sinus tarsi bemetszés
A bemetszést a szárkapocscsont csúcsától distalisan 1 cm-re, a negyedik lábközépcsont tövétől ejtik. Palmer 1948-ban számolt be először egy kis bemetszésről a sinus tarsiban.
2000-ben Ebmheim és munkatársai a tarsális sinus megközelítést alkalmazták a calcanea törések klinikai kezelésében.
o Teljesen szabaddá teheti a szubtaláris ízületet, a hátsó ízületi felszínt és az anterolaterális törési blokkot;
o Megfelelően kerülje el az oldalsó sarokcsont ereit;
o Nincs szükség a calcaneofibularis ligamentum és a subperonealis retinaculum átvágására, és a műtét során a megfelelő inverzióval növelhető az ízületi tér, aminek az az előnye, hogy kis bemetszés és kevesebb vérzés van.
Hátránya, hogy a feltárás nyilvánvalóan nem elegendő, ami korlátozza és befolyásolja a törésrepozíciót és a belső rögzítés elhelyezését. Csak Sanders I. és II. típusú sarokcsonttörések esetén alkalmas.
Oferde kis bemetszés
A sinus tarsi bemetszés módosult változata, körülbelül 4 cm hosszú, középen 2 cm-rel az laterális malleolus alatt és párhuzamosan a hátsó ízületi felszínnel.
Amennyiben a műtét előtti előkészítés megfelelő és a körülmények is engedik, jó repozíciós és rögzítő hatással lehet a Sanders II-es és III-as típusú intraartikuláris sarokcsonttörések esetén is; ha hosszú távon szubtaláris ízületi fúzióra van szükség, ugyanaz a bemetszés alkalmazható.
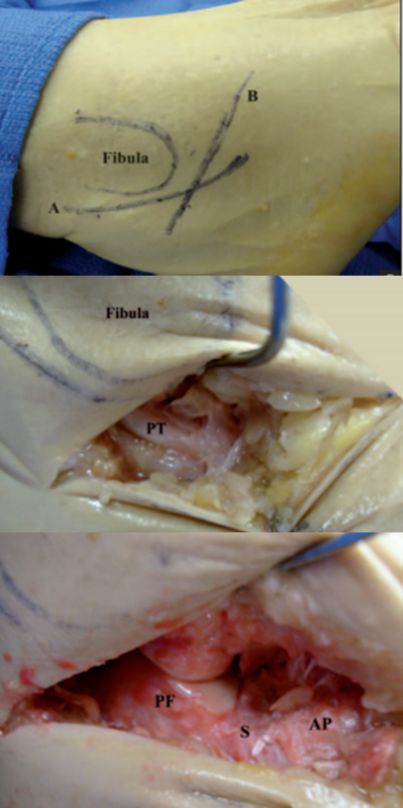
PT Peroneális ín. PF A sarokcsont hátsó ízületi felszíne. S sinus tarsi. AP Sarokcsont protruzió..
Hátsó hosszanti bemetszés
Az Achilles-ín és az oldalsó bokacsont csúcsa közötti vonal középpontjától indulva függőlegesen lefelé húzódik a taláris sarokízületig, körülbelül 3,5 cm hosszan.
Kevesebb bemetszést ejtenek a távoli lágyrészekben, a fontos struktúrák károsítása nélkül, és a hátsó ízületi felszín jól láthatóvá válik. A perkután feszesítés és repozíció után egy anatómiai táblát helyeznek be intraoperatív perspektíva irányításával, majd a perkután csavart menettel rögzítik.
Ez a módszer alkalmazható Sanders I., II. és III. típusú törései esetén, különösen elmozdult hátsó ízületi felszín vagy tuberosity törés esetén.
Halszálkás vágás
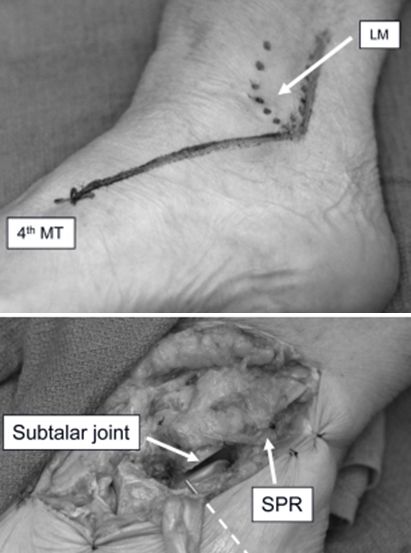
A sinus tarsi bemetszés módosítása. A laterális malleolus csúcsa felett 3 cm-rel, a szárkapocscsont hátsó széle mentén a laterális malleolus csúcsáig, majd a negyedik lábközépcsont tövéig. Lehetővé teszi a Sanders II. és III. típusú sarokcsonttörések jó helyretételét és rögzítését, és szükség esetén meghosszabbítható a transfibula, a talus vagy a láb laterális oszlopának feltárása érdekében.
LM laterális boka. MT metatarsális ízület. SPR Supra fibula retinaculum.
Aartroszkóposan segített repozíció
1997-ben Rammelt azt javasolta, hogy a szubtaláris artroszkópia segítségével repozíciót lehet végezni a sarokcsont hátsó ízületi felszínén közvetlen látás mellett. 2002-ben Rammelt elsőként végzett artroszkóposan segített perkután repozíciót és csavaros rögzítést Sanders I. és II. típusú törések esetén.
A szubtaláris artroszkópia főként monitorozó és kiegészítő szerepet játszik. Közvetlen rálátással megfigyelhető a szubtaláris ízületi felszín állapota, és segítséget nyújt a repozíció és a belső fixáció monitorozásában. Egyszerű szubtaláris ízületi disszekció és osteophyta reszekció is elvégezhető.
A javallatok szűkek: csak a Sanders II. típusú, enyhe ízületi felszíni szilánkosodással járó és az AO/OTA 83-C2 típusú törések esetén; míg a Sanders III, Ⅳ és AO/OTA 83-C3 típusú törések esetén az ízületi felszín összeomlásával járó törések, mint például a 83-C4 és 83-C4, nehezebben operálhatók.
testhelyzet
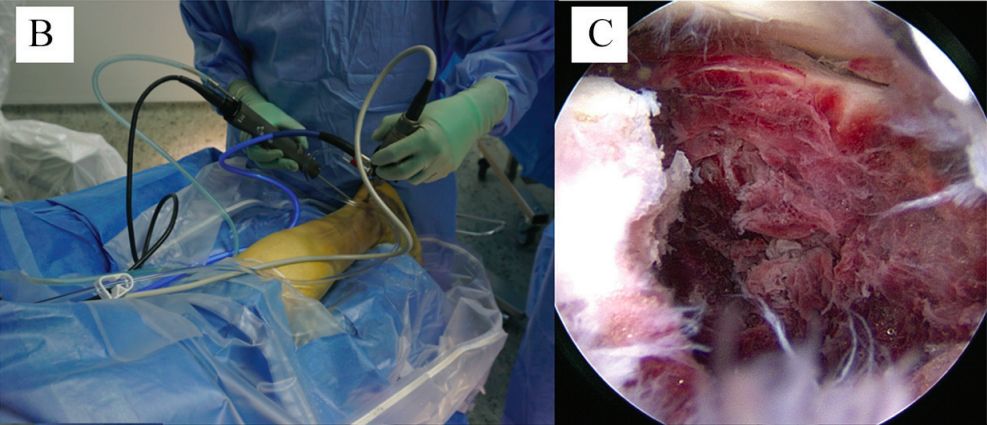
b. Hátsó boka artroszkópia. c. Hozzáférés a töréshez és a szubtaláris ízülethez.
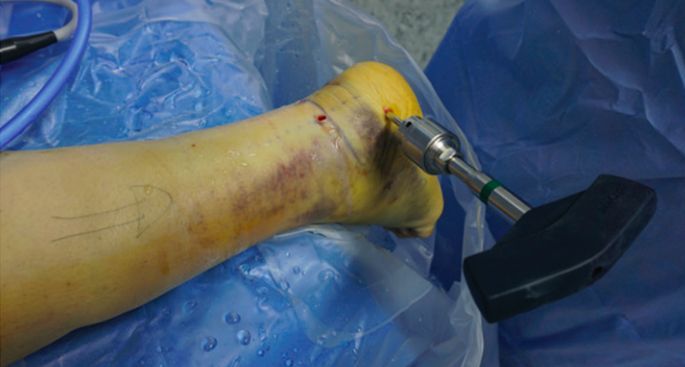
Schantz csavarokat helyeztek el.
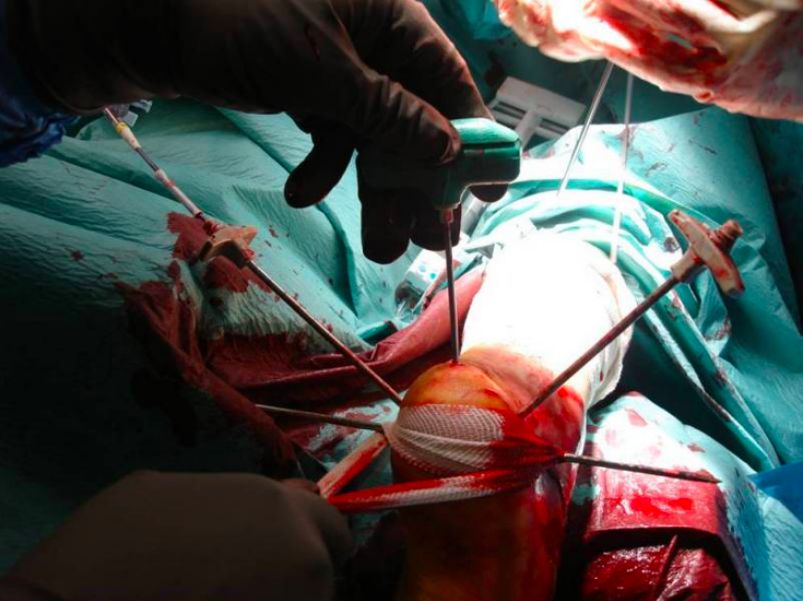
e. Visszaállítás és ideiglenes rögzítés. f. Visszaállítás után.
g. Ideiglenesen rögzítse az ízületi felszín csontblokkját. h. Rögzítse csavarokkal.
i. Posztoperatív sagittális CT-vizsgálat. j. Posztoperatív axiális perspektíva.
Ezenkívül a szubtaláris ízületi rés szűk, és trakcióra vagy konzolokra van szükség az ízületi rés megtámasztásához az artroszkóp elhelyezésének megkönnyítése érdekében; az ízületen belüli manipulációhoz rendelkezésre álló tér kicsi, és a gondatlan manipuláció könnyen iatrogén porcfelszíni károsodást okozhat; a képzetlen sebészeti technikák hajlamosak a helyi sérülések szerveződésére.
Perkután ballonos angioplasztika
2009-ben Bano javasolta először a ballonos dilatációs technikát a sarokcsonttörések kezelésére. A Sanders II-es típusú törések esetében a szakirodalom nagy része egyértelműnek tekinti a hatást. Más típusú törések azonban nehezebben kezelhetők.
Miután a csontcement a műtét során beszivárog a szubtaláris ízületi résbe, az ízületi felszín kopását és az ízület mozgásának korlátozását okozza, a ballon tágulása pedig nem lesz kiegyensúlyozott a törésrepozíció szempontjából.
Kanül és vezetődrót elhelyezése átvilágítás alatt
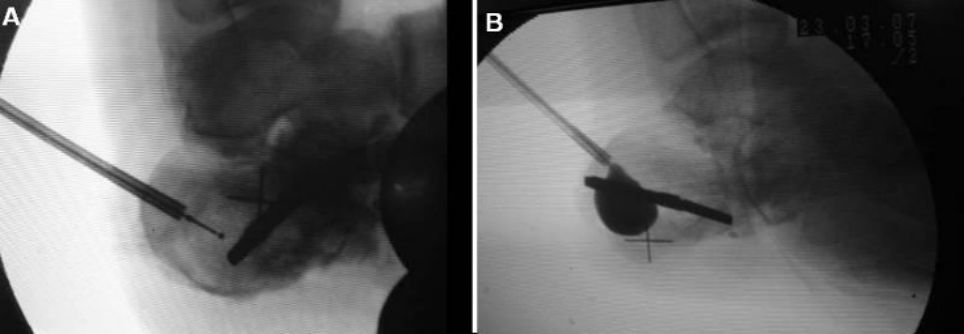
Képek a légzsák felfújása előtt és után
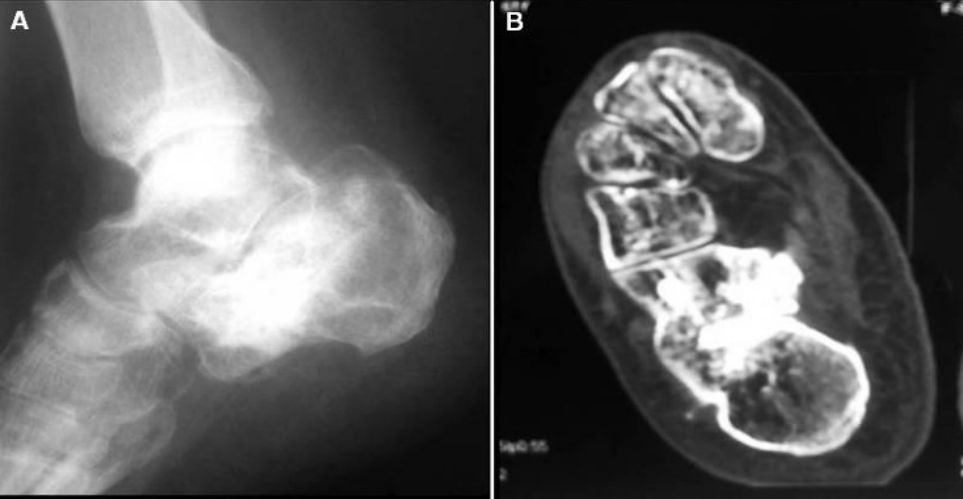
Röntgen- és CT-felvételek két évvel a műtét után.
Jelenleg a ballontechnológiával végzett kutatások általában kis mintákat tartalmaznak, és a jó eredményeket mutató törések többségét alacsony energiájú erőszak okozza. További kutatásokra van szükség a súlyos törési elmozdulással járó sarokcsonttörések tekintetében. Ezeket a vizsgálatokat rövid ideig végezték, és a hosszú távú hatékonyság és a szövődmények még mindig nem tisztázottak.
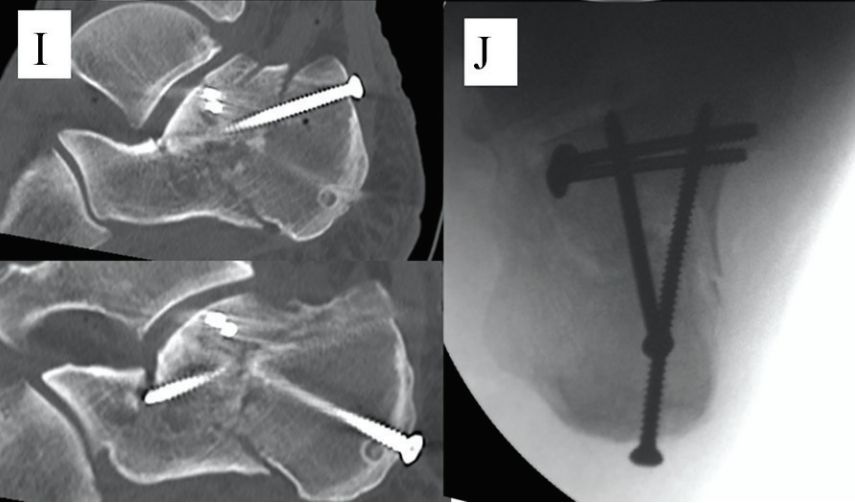
Calcaneális intramedulláris szeg
2010-ben jelent meg a sarokcsont intramedulláris szegezése. 2012-ben M. Goldzak minimálisan invazív kezelést alkalmazott a sarokcsonttörések esetén intramedulláris szegezéssel. Hangsúlyozni kell, hogy a repozíció nem érhető el intramedulláris szegezéssel.
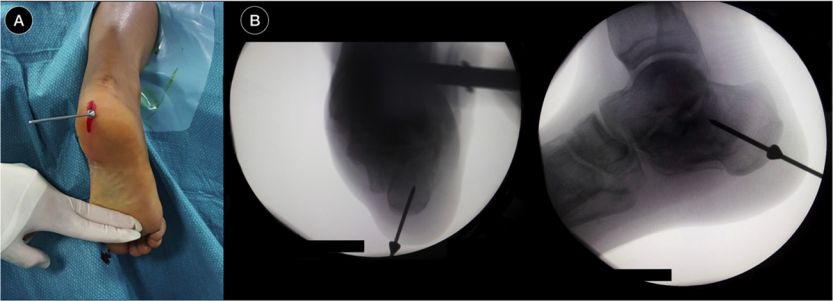
Helyezze be a pozicionáló vezetőcsapot, fluoroszkópia
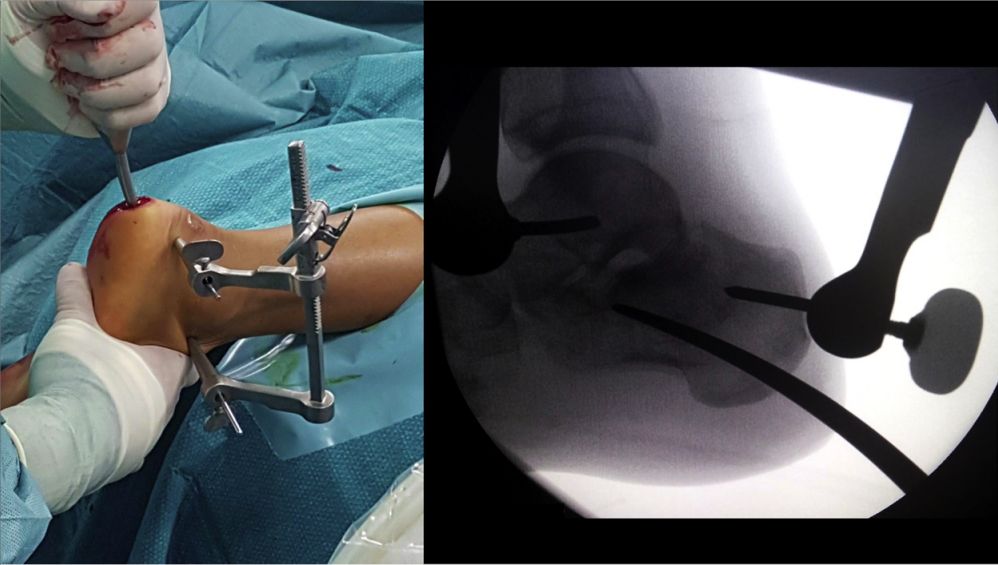
A szubtaláris ízület áthelyezése
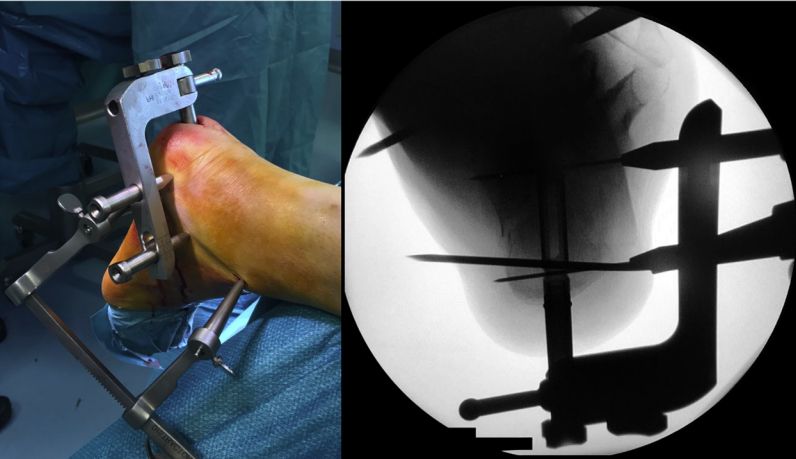
Helyezze el a pozicionáló keretet, üsse be az intramedulláris szeget, és rögzítse két 5 mm-es kanülált csavarral.
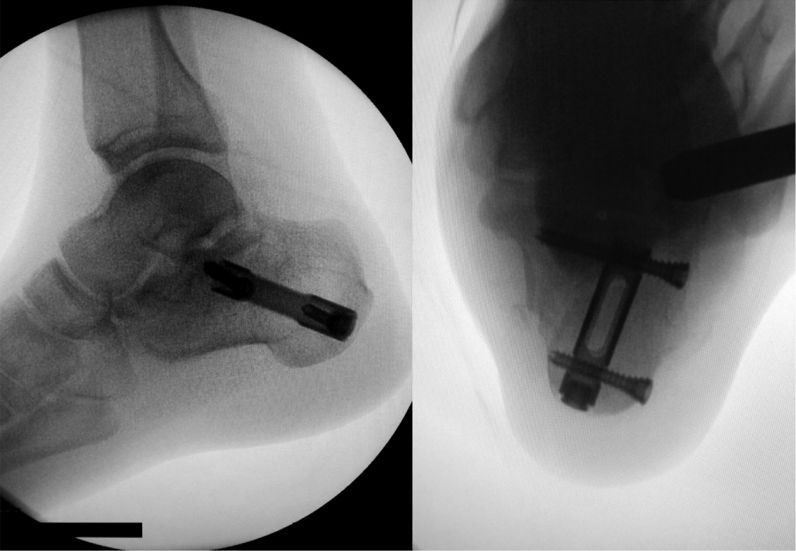
Perspektíva intramedulláris szeg behelyezése után.
Az intramedulláris szegezés sikeresnek bizonyult a Sanders II. és III. típusú sarokcsonttörések kezelésében. Bár egyes orvosok megpróbálták alkalmazni a Sanders IV. típusú töréseknél is, a repozíciós műtét nehézkes volt, és az ideális repozíció nem érhető el.
Kapcsolattartó: Yoyo
WA/TEL:+8615682071283
Közzététel ideje: 2023. május 31.