A navicularis malunáció a navicularis csont összes akut törésének körülbelül 5-15%-ában fordul elő, a navicularis necrosis pedig körülbelül 3%-ban fordul elő. A navicularis malunáció kockázati tényezői közé tartozik a nem ismert vagy késői diagnózis, a törésvonal proximális közelsége, az 1 mm-nél nagyobb elmozdulás és a kéztő instabilitásával járó törés. Kezelés nélkül a navicularis osteochondralis nonunió gyakran traumás ízületi gyulladással társul, más néven navicularis osteochondralis nonunió összeeső osteoarthritissel.
A csontátültetés vaszkularizált lebennyel vagy anélkül alkalmazható a navicularis oszteokondrális nonunió kezelésére. Azonban a navicularis csont proximális pólusának oszteonekrózisában szenvedő betegeknél az ércsúcs nélküli csontátültetés eredményei nem kielégítőek, a csontgyógyulási arány mindössze 40%-67%. Ezzel szemben az ércsúcs nélküli csontátültetések gyógyulási aránya akár 88%-91% is lehet. A klinikai gyakorlatban használt főbb ércsúcsos csontlebenyek közé tartozik az 1,2-ICSRA-végű disztális radius lebeny, a csontátültetés + érköteg implantátum, a tenyéri radius lebeny, a szabad csípőcsont-lebeny vaszkularizált heggyel és a mediális femoralis condylaris csontlebeny (MFC VBG) stb. Az ércsúcsos csontátültetés eredményei kielégítőek. A szabad MFC VBG hatékonynak bizonyult a kézközépcsont-összeomlással járó navicularis törések kezelésében, és az MFC VBG a leszálló térdartéria ízületi ágát használja fő trofikus ágként. Más lebenyekkel összehasonlítva az MFC VBG elegendő strukturális támaszt nyújt a patkócsont normál alakjának helyreállításához, különösen patkócsonttöréses osteochondrosis esetén, ívelt hátdeformitással (1. ábra). A patkócsont progresszív kéztőcsont-összeomlással járó patkócsont-csontnecrosisának kezelésében az 1,2-ICSRA-végű disztális radius lebeny csontgyógyulási aránya mindössze 40%, míg az MFC VBG esetében a csontgyógyulási arány 100%.
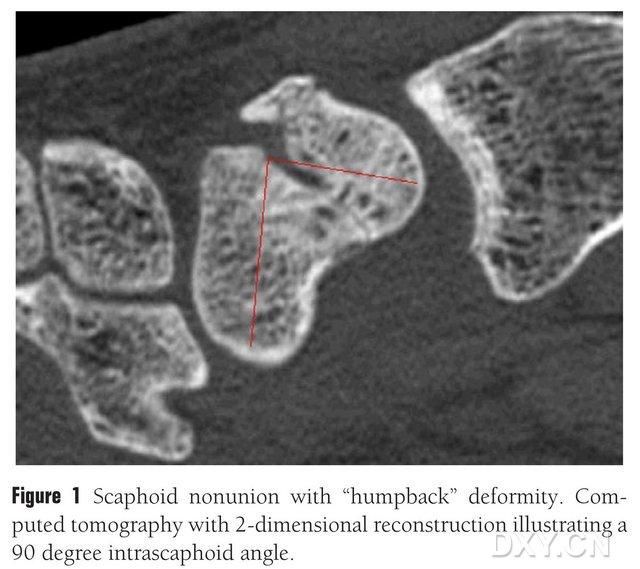
1. ábra. A hajócsavarcsont törése „hátrányos” deformitással, a CT a hajócsavarcsontok közötti törési blokkot körülbelül 90°-os szögben mutatja.
Preoperatív előkészítés
Az érintett csukló fizikális vizsgálata után képalkotó vizsgálatokat kell végezni a csukló összeesésének mértékének felmérésére. A sima röntgenfelvételek hasznosak a törés helyének, az elmozdulás mértékének, valamint a törött vég felszívódásának vagy szklerózisának megerősítésére. A hátulsó és elülső képeket a csukló összeesésének, a csukló dorzális instabilitásának (DISI) felmérésére használják, ≤1,52 módosított csuklómagasság-arány (magasság/szélesség) vagy 15°-nál nagyobb radiális holdszög alkalmazásával. Az MRI vagy a CT segíthet a patkócsont helytelen beállításának vagy oszteonekrózisának diagnosztizálásában. A patkócsont laterális röntgenfelvételei vagy ferde sagittális CT-felvételei, amelyek patkócsont-szöge >45°, a patkócsont rövidülésére utalnak, amit "hajlított hátdeformitásnak" neveznek. Az MRI T1, T2 alacsony jel a patkócsont nekrózisára utal, de az MRI-nek nincs nyilvánvaló jelentősége a törés gyógyulásának meghatározásában.
Javallatok és ellenjavallatok:
Navicularis osteochondralis nonunió hajlított hátdeformitással és DISI-vel; az MRI a navicularis csont ischaemiás nekrózisát, a szorítókötés intraoperatív lazulását és a navicularis csont törött végének megfigyelését mutatja, amely továbbra is fehér, szklerotikus csont; a kezdeti ék alakú csontátültetés vagy csavaros belső rögzítés sikertelensége nagyméretű VGB strukturális csontátültetést igényel (>1 cm3). A radiális kéztőízület osteoarthritisének preoperatív vagy intraoperatív leletei; ha jelentős navicularis malunáció omlós osteoarthritisszel együtt történt, akkor csuklódenervációra, navicularis osteotomia, négyszögletes fúzió, proximális kéztőcsont-osteotomia, teljes kéztőcsont-fúzió stb. lehet szükség; navicularis malunáció, proximális nekrózis, de normál navicularis csontmorfológiával (pl. nem elmozdult navicularis törés a proximális pólus rossz vérellátásával); a navicularis malunáció rövidülése osteonecrosis nélkül. (Az 1,2-ICSRA alkalmazható disztális radius lebeny helyettesítésére).
Alkalmazott anatómia
Az MFC VBG-t számos kis, interosseális trofoblaszt ér látja el (átlagosan 30, 20-50), a legnagyobb vérellátás a mediális femorális condylus mögött található (átlagosan 6,4), ezt követi az elülső felső (átlagosan 4,9) (2. ábra). Ezeket a trofoblaszt ereket főként a leszálló artéria genicularis (DGA) és/vagy a superior mediális genicularis artéria (SMGA) látta el, amely a superior femoralis artéria egyik ága, amelyből ízületi, musculocutaneous és/vagy saphena idegágak is erednek. A DGA a superior femoralis artériából ered, a mediális malleolus eminentia medialisától proximálisan, vagy az ízületi felszíntől proximálisan 13,7 cm távolságra (10,5-17,5 cm), és az elágazás stabilitása 89% volt a kadaver mintákban (3. ábra). A DGA a felszínes femorális artériából ered, 13,7 cm-re (10,5 cm-17,5 cm) proximálisan a mediális malleolus fissura, vagy proximálisan az ízületi felszín közelében, egy kadaverből származó minta 100%-os elágazási stabilitást és körülbelül 0,78 mm átmérőt mutat. Ezért mind a DGA, mind az SMGA elfogadható, bár az előbbi az ér hossza és átmérője miatt alkalmasabb a sípcsontokra.
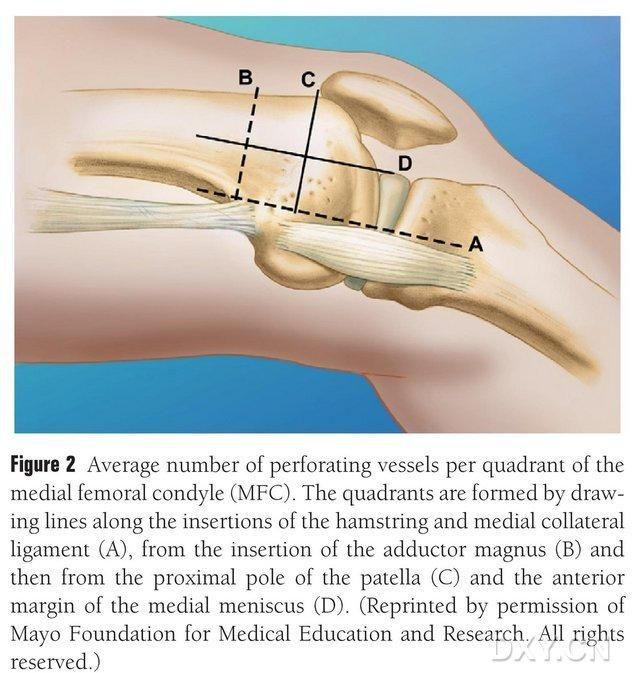
2. ábra. Az MFC trofoblaszt ereinek négykvadránsos eloszlása a semitendinosus és a mediális oldalszalag közötti vízszintes vonal mentén: A, a nagy trochanter vonala: B, a térdkalács felső pólusának vonala: C, az elülső meniszkusz vonala: D.
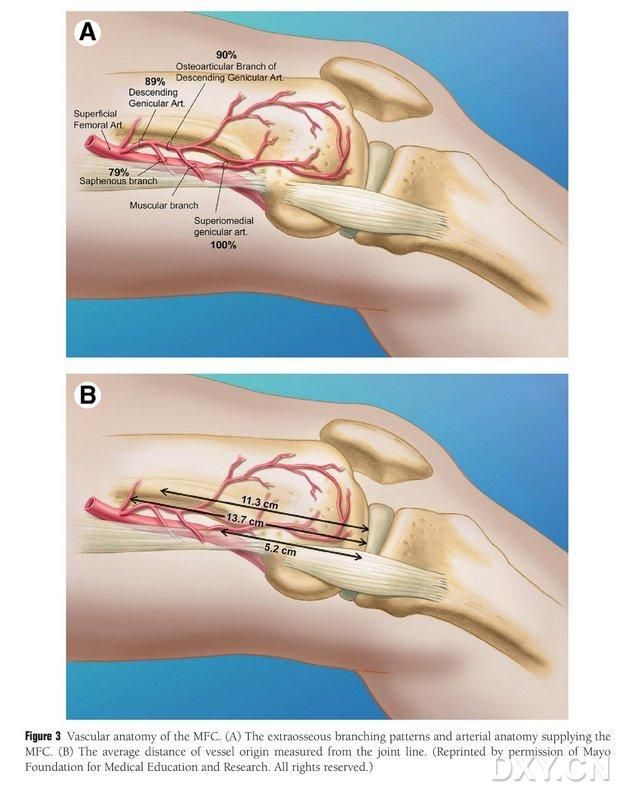
3. ábra. MFC érrendszeri anatómia: (A) Extraosseális ágak és MFC trofoblaszt érrendszeri anatómia, (B) Az ér eredésének távolsága az ízületi vonaltól
Sebészeti hozzáférés
A beteget altatásban, hanyatt fektetik, az érintett végtagot pedig a kézműtő asztalra helyezik. Általában a donor csontlebenyét az ipsilaterális mediális femorális condylusból veszik, hogy a beteg a műtét után mankóval mozoghasson. Az ellenoldali térdműtét akkor is választható, ha a térd ugyanazon oldalán korábbi trauma vagy műtét szerepel a kórtörténetben. A térdet hajlítják, a csípőt kifelé rotálják, és szorítókötéseket helyeznek el mind a felső, mind az alsó végtagokon. A sebészeti megközelítés a kiterjesztett Russe-módszer volt, a bemetszés a haránt carpalis alagúttól 8 cm-re proximálisan kezdődik, és a radiális hajlító izom radiális szélétől distálisan terjed, majd a haránt carpalis alagútnál a hüvelykujj töve felé hajtódik, és a nagy trochanter szintjében végződik. A radiális longissimus ín ínhüvelyét bemetszik, az ínt singcsont felé meghúzzák, majd a patkócsontot éles preparálással szabaddá teszik a radiális holdszalag és a radiális patkócsont fejszalagjai mentén, a patkócsont perifériás lágy szöveteinek gondos elválasztásával, hogy a patkócsont jobban láthatóvá váljon (4. ábra). Erősítse meg a nem egyesült csont területét, az ízületi porc minőségét és a patkócsont ischaemiájának mértékét. A szorítókötés meglazítása után figyelje meg a patkócsont proximális pólusát pontszerű vérzés szempontjából, hogy megállapítsa, van-e ischaemiás nekrózis. Ha a patkócsont nekrózisa nem kapcsolódik radiális carpalis vagy intercarpalis ízületi gyulladáshoz, MFC VGB alkalmazható.
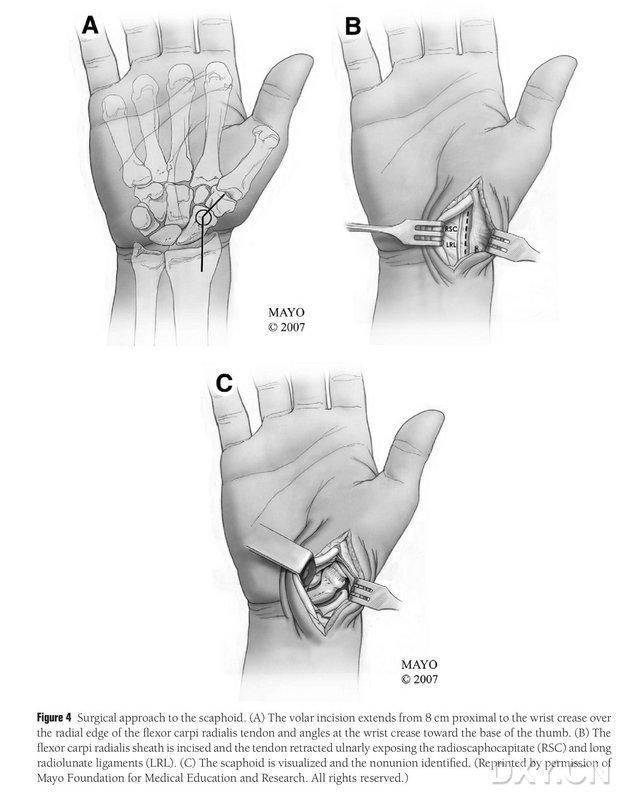
4. ábra. Navicularis sebészeti megközelítés: (A) A bemetszés 8 cm-rel proximálisan kezdődik a haránt carpalis alagúttól, és a radiális flexor carpi radialis ín radiális szélét meghosszabbítja a bemetszés disztális részéig, amelyet a hüvelykujj töve felé hajtanak be a haránt carpalis alagútnál. (B) A radiális longissimus ín ínhüvelyét bemetszik, az ínt ulnárisan meghúzzák, és a navicularis csontot éles preparálással szabadítják fel a radiális holdszalagok és a radiális navicularis fejszalagok mentén. (C) Határozza meg a navicularis csontos folytonossághiány területét.
Egy 15-20 cm hosszú bemetszést ejtenek a térdízületi vonaltól proximálisan, a középső combizom hátsó széle mentén, majd az izmot elölről visszahúzzák, hogy szabaddá tegyék az MFC vérellátását (5. ábra). Az MFC vérellátását általában a DGA és az SMGA ízületi ágai biztosítják, általában a DGA nagyobb ízületi ágát és a hozzá tartozó kísérő vénát véve igénybe. A dicluse érrendszerét proximálisan szabadítják fel, ügyelve a csonthártya és a csontos felszínen található trofoblaszt erek védelmére.
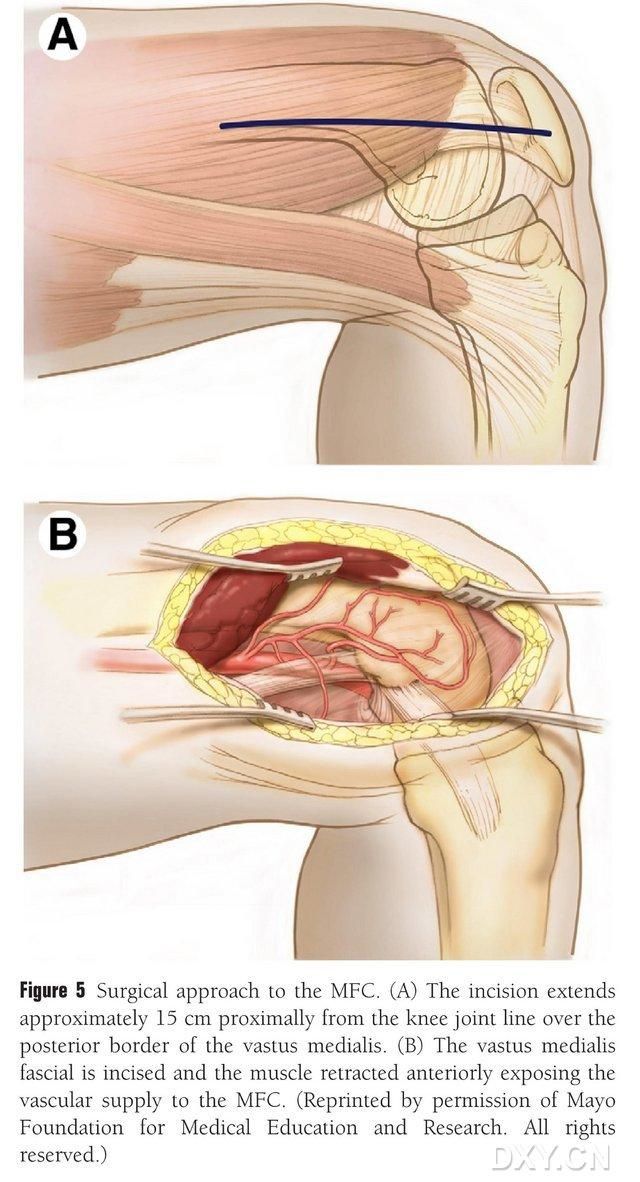
5. ábra. Az MFC sebészeti hozzáférése: (A) A térdízület vonalától a középső combizom hátsó széle mentén proximálisan egy 15-20 cm hosszú bemetszést ejtenek. (B) Az izmot elölről visszahúzzák, hogy az MFC vérellátása szabaddá váljon.
A navikula csont előkészítése
A navicularis DISI deformitást korrigálni kell, és az oszteokondrális csontgraft területét a beültetés előtt elő kell készíteni a csukló átvilágítása alatti hajlításával, hogy visszaállítsák a normális radiális holdízületet (6. ábra). Egy 0,0625 láb (körülbelül 1,5 mm) hosszú Kirschner-csapot fúrnak perkután a dorsalistól a metacarpalisig, hogy rögzítsék a radiális holdízületet, és a navicularis malunion rés a csukló kiegyenesítésekor szabaddá válik. A törési teret megtisztították a lágy szövetektől, és egy feszítőlemezzel tovább támasztották szét. Egy kis dugattyús fűrészt használnak a csont ellaposítására és annak biztosítására, hogy az implantátum lebeny inkább téglalap alakú szerkezetre hasonlítson, mint ékre, ami megköveteli, hogy a navicularis rést a tenyéri oldalon szélesebb résszel kezeljék, mint a dorsalis oldalon. A rés megnyitása után a hibát három dimenzióban mérik, hogy meghatározzák a csontgraft kiterjedését, amely általában 10-12 mm hosszú a graft minden oldalán.
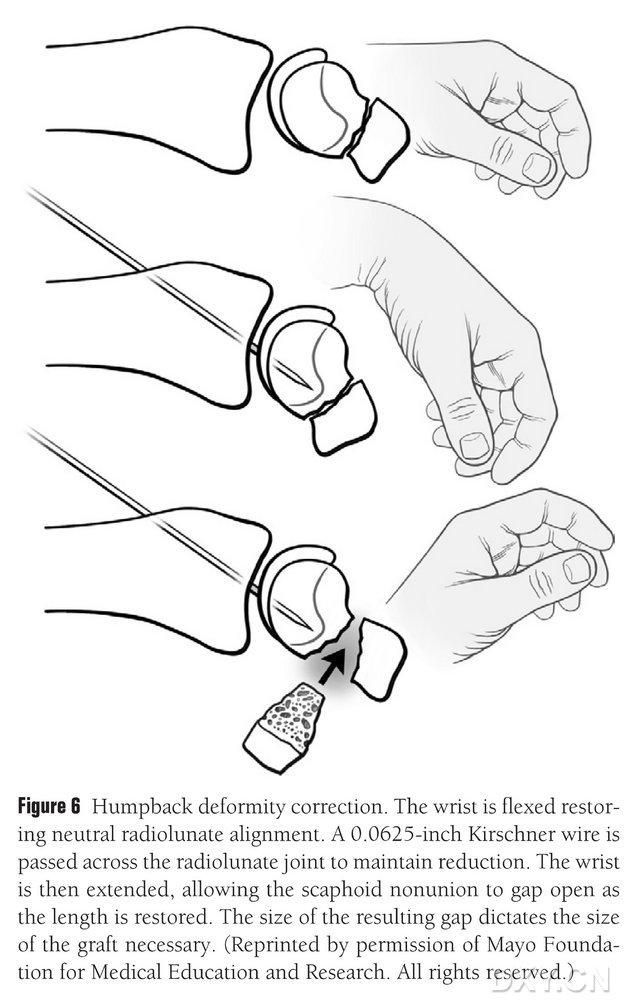
6. ábra. A hajócska ívelt hátrafelé irányuló deformitásának korrekciója a csukló fluoroszkópos flexiójával a normál radiális-lunáris illeszkedés helyreállítása érdekében. Egy 0,0625 láb (körülbelül 1,5 mm) hosszú Kirschner-csapot fúrnak perkután a dorzálistól a kézközépcsontig, hogy rögzítsék a radiális holdízületet, feltárva a hajócska hibás összenövésének rését, és visszaállítva a hajócskacsont normál magasságát a csukló kiegyenesítésekor, ahol a rés mérete előrejelzi a lebeny méretét, amelyet el kell foglalni.
Osteotomia
A csontkivonás területeként a mediális femoralis condylus vaszkularizált területét választják ki, és a csontkivonás területét megfelelően megjelölik. Vigyáznak, nehogy megsérüljön a mediális oldalszalag. A csonthártyát bemetszik, és a kívánt lebenyhez megfelelő méretű téglalap alakú csontlebenyből vágnak egy dugattyús fűrésszel, majd egy második csontblokkot vágnak 45°-os szögben az egyik oldalon, hogy biztosítsák a lebeny épségét (7. ábra). 7). Ügyelni kell arra, hogy ne váljon szét a csonthártya, a kortikális csont és a lebeny szivacsos csontja. Az alsó végtagi szorítókötést ki kell oldani, hogy megfigyeljék a véráramlást a lebenyen keresztül, és az érkoszorút proximálisan legalább 6 cm hosszan szabaddá kell tenni, hogy lehetővé tegyék a későbbi vaszkuláris anasztomózist. Szükség esetén kis mennyiségű szivacsos csont folytatható a femoralis condyluson belül. A femoralis condylus defektust csontgraft-pótlóval töltik fel, a bemetszést rétegenként drénezik és zárják.
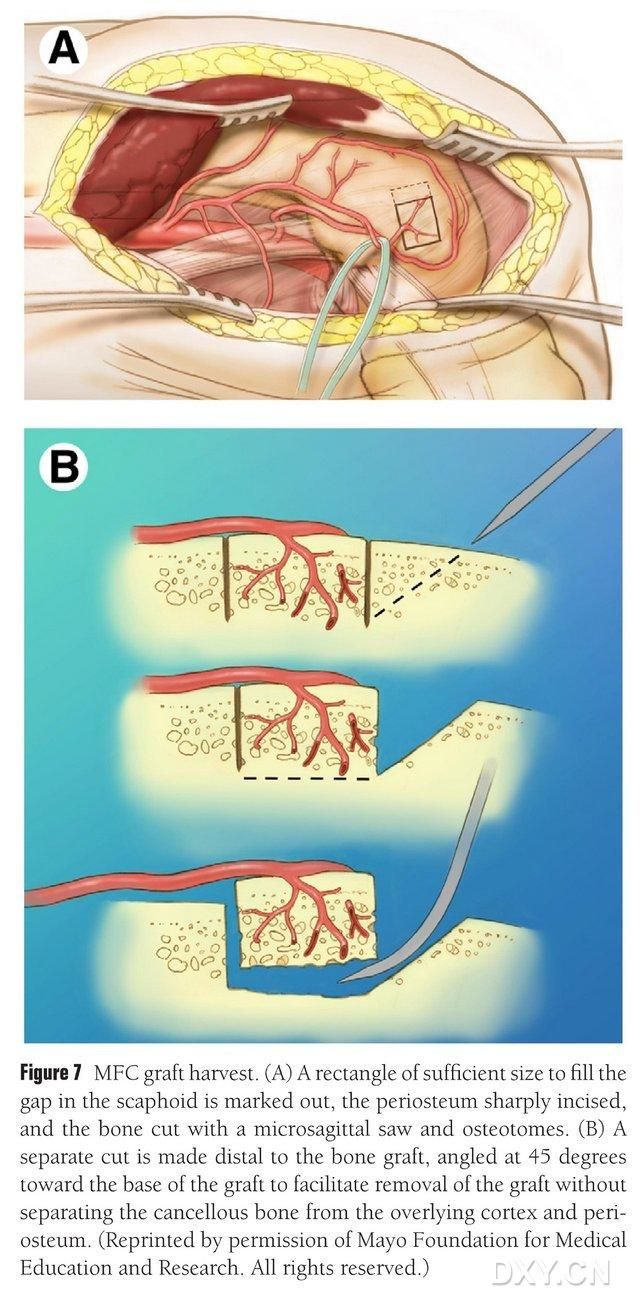
7. ábra. MFC csontlebeny eltávolítása. (A) Kijelöljük a navicularis rés kitöltéséhez elegendő oszteotómiai területet, bemetsszük a csonthártyát, és egy dugattyús fűrésszel kivágjuk a kívánt lebenynek megfelelő méretű téglalap alakú csontlebenyét. (B) Egy második csontdarabot vágunk el az egyik oldalon 45°-os szögben, hogy biztosítsuk a lebeny épségét.
Lebeny beültetés és rögzítés
A csontlebenyet megfelelő formára igazítják, ügyelve arra, hogy ne nyomják össze az érkocsányt, és ne csússzák le a csonthártyát. A lebeny a patakhajlati csontdefektus területére kerül, kerülve az ütődést, és üreges patakhajlati csavarokkal rögzítik. Ügyeltek arra, hogy a beültetett csontblokk tenyéri széle egy síkban legyen a patakhajlati csont tenyéri szélével, vagy enyhén lenyomva legyen, hogy elkerüljék az ütközést. Átvilágítást végeztek a patakhajlati csont morfológiájának, erővonalának és a csavarok helyzetének megerősítésére. Az érkocsányi lebeny artériáját a radiális artériához végtől oldalra, a vénás végét pedig a radiális artéria kísérővénájához végtől végig anasztomizálják (8. ábra). Az ízületi tokot helyreállítják, de az érkocsányt elkerülik.
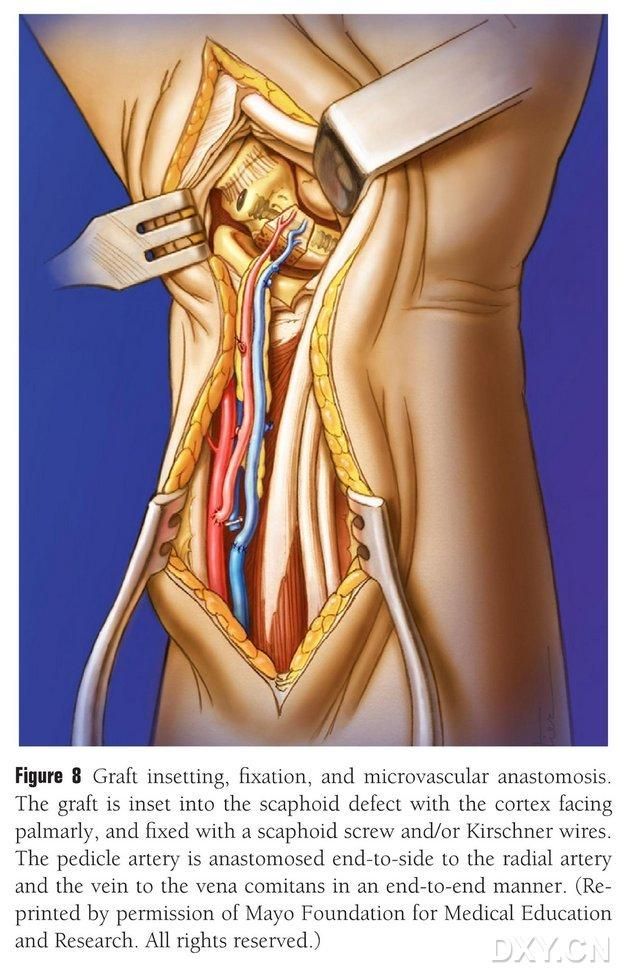
8. ábra. Csontlebeny beültetése, rögzítése és érrendszeri anasztomózis. A csontlebenyet óvatosan beültetik a patkócsont defektusának területére, és üreges patkócsavarokkal vagy Kirschner-csapokkal rögzítik. Ügyelnek arra, hogy a beültetett csontblokk kézközépcsonti széle egy síkban legyen a patkócsont kézközépcsonti szélével, vagy enyhén benyomva legyen, hogy elkerüljék az ütközést. Az érrendszeri lebeny artéria és a radiális artéria anasztomózisát végtől véghez, a véna végét pedig a radiális artéria kísérővénájához végtől véghez végezték.
Posztoperatív rehabilitáció
Naponta 325 mg szájon át szedhető aszpirin (1 hónapon keresztül), az érintett végtag posztoperatív testsúlyhordása megengedett, a térdfékezés csökkentheti a beteg kellemetlenségeit, attól függően, hogy a beteg képes-e a megfelelő időben mozogni. Egyetlen mankó kontralaterális megtámasztása csökkentheti a fájdalmat, de a mankók hosszú távú megtámasztása nem szükséges. A műtét után 2 héttel a varratokat eltávolították, és a Muenster- vagy hosszú kar-hüvelykujj gipszet 3 hétig a helyén tartották. Ezt követően a rövid kar-hüvelykujj gipszet használták, amíg a törés be nem gyógyul. 3-6 hetente röntgenfelvételeket készítettek, és a törésgyógyulást CT-vel igazolták. Ezt követően fokozatosan kell elkezdeni az aktív és passzív flexiós és nyújtási tevékenységeket, és a gyakorlatok intenzitását és gyakoriságát fokozatosan növelni kell.
Súlyos szövődmények
A térdízület fő szövődményei közé tartozik a térdfájdalom vagy az idegsérülés. A térdfájdalom főként a műtét utáni 6 héten belül jelentkezett, és nem találtak érzékszervi kiesést vagy fájdalmas neurómát a saphena ideg sérülése miatt. A csukló fő szövődményei közé tartozott a refrakter csontegyesülés hiánya, fájdalom, ízületi merevség, gyengeség, a radiális csukló vagy az intercarpalis csontok progresszív osteoarthritise, valamint a periosteális heterotóp csontosodás kockázata is.
Szabad mediális femorális condylus vascularized csontátültetés sajkacsont-összenövés esetén proximális pólus avascularis necrosisával és kéztőcsont-összeomlással
Közzététel ideje: 2024. május 28.










